
Antybiotyk na grypę i przeziębienie nie działa! Antybiotyk na wirusy to mit.
Antybiotyk na grypę, jak również antybiotyk na przeziębienie nie istnieje ponieważ są to choroby wirusowe, a antybiotyki zwalczają jedynie bakterie!
W przypadku „wirusówek” antybiotyk nie pomoże lecz dodatkowo obciąży wątrobę i osłabi nasz organizm w walce z chorobą.
Wielu z nas w sezonie jesienno – zimowym stosuje antybiotyki w razie wystąpienia objawów choroby. Myślimy, że antybiotyk podawany „profilaktycznie” nie zaszkodzi, a może pomóc. To poważny błąd, który nie pozostaje obojętny dla zdrowia!
Antybiotyk na grypę i przeziębienie nie istnieje!
Nie stosuje się antybiotyków w razie wystąpienia chorób wirusowych takich jak przeziębienie i grypa, w przypadku których antybiotyk nie działa. Wiadomo, że około 90% infekcji dróg oddechowych, które objawiają się katarem, bólem gardła, kaszlem czy kichaniem są spowodowane przez wirusy. Antybiotyki to grupa leków, która leczy choroby wywoływane prze drobnoustroje – bakterie i grzyby.
Antybiotyk na wirusy to mit – nawet 9 na 10 możesz stosować go niepotrzebnie!
Zanim pomyślisz, że antybiotyk na grypę postawi Cię na nogi – zastanów się 2 razy… Nie ma czegoś takiego jak profilaktyczne stosowanie antybiotyków – są to silne leki stosowane w razie konieczności. Antybiotyki nie działają na wirusy!
Antybiotyki nie pozostają obojętne dla naszego organizmu. Obniżają jego odporność, są szkodliwe dla wątroby i nerek oraz zabijają również te „pożyteczne” bakterie z naszego układu pokarmowego. Stosowanie antybiotyków w przypadku grypy czy przeziębienia to zamach na florę jelit, która odbudowuje się nawet 6 misięcy. Antybiotyki mogą powodować również biegunki, wstrząs oraz uszkodzenie wątroby, która podczas infekcji niektórymi wirusami jest znacznie obciążona, np. mononukleoza zakaźna (EBV).

WHO przestrzega przed niewłaściwym stosowniem antybiotyków
Nadużywanie antybiotyków oraz ich niewłaściwe stosowanie spowodowało tzw. „lekooporność bakterii”. Zjawisko to powoduje, że bakterie uodporniły się na popularne antybiotyki, które na nie po prostu nie działają.
Polska należy do krajów o najwyższym odsetku zużycia antybiotyków w Europie!
Narodowy Program Ochrony Antybiotyków, jak również WHO przestrzega przed nierozsądnym zażywaniem antybiotyków, szczególnie w przypadku infekcji o podłożu wirusowym. W Polsce mamy do czynienia ze sporym problemem polegającym na „szafkowaniu antybiotyków”. Przetrzymujemy je z poprzednich kuracji i samodzielnie stosujemy w przypadku wystąpienia choroby.
Jak rozpoznać typ infekcji poza objawami klinicznymi?
Jak upewnić się, co do słuszności zastosowania antybiotykoterapii?
Często zdarza się, że objawy infekcji bakteryjnych i wirusowych są bardzo podobne i niejednoznaczne, w związku z czym ciężko jest stwierdzić z jakim typem zakażenia mamy do czynienia. Z pomocą przychodzą badanie laboratoryjne krwi, w tym głównie morfologia krwi oraz badanie CRP. Na szczególną uwagę zasługują szybkie testy CRP z krwi do użytku domowego dostępne w aptekach.
Badanie CRP (białko C reaktywne) za pomocą szybkiego testu z krwi
Jest to badanie krwi, które pomaga w rozpoznaniu przyczyny infekcji – wirus czy bakteria.
Test CRP do użytku domowego wykonuje się w ciągu 5 minut z krwi pobranej z nakłucia palca. Testy można zakupić w większości aptek w Polsce.
Podwyższony wynik CRP (od 8 do 40 mg/L) sugeruje możliwość rozwoju infekcji wirusowej.
Wysoki wynik CRP 100 mg/L lub wyższy wymaga pilnej konsultacji z lekarzem, ponieważ świadczy o silnej infekcji bakteryjnej i konieczność zastosowania antybiotyku. Warto mieć test w domowej apteczce pod ręką w razie wystąpienia choroby.
Badania naukowe i publikacje wskazujące na słuszność wykonywania badania CRP przed antybiotykiem
Liczne badania i zastosowanie w wielu krajach rutynowego badania CRP przed antybiotykiem wskazuje jednoznacznie, że ustalenie poziomu CRP znacznie ułatwia postawienie właściwej diagnozy. Poza tym redukuje zużycie antybiotyków nawet o 80%.
Stężenie CRP w krwi pomoże ustalić przyczynę infekcji oraz dobrać skuteczne leczenie. Tym samym skróci czas walki z chorobą i pozwoli uniknąć powikłań. Dzięki wykonaniu badania CRP możemy uniknąć niepotrzebnej i szkodliwej antybiotykoterapii.
ZOBACZ TEŻ: co oznacza podwyższone i wysokie CRP?
Skąd wiadomo jaki antybiotyk zastosować?
Badania mikrobiologiczne
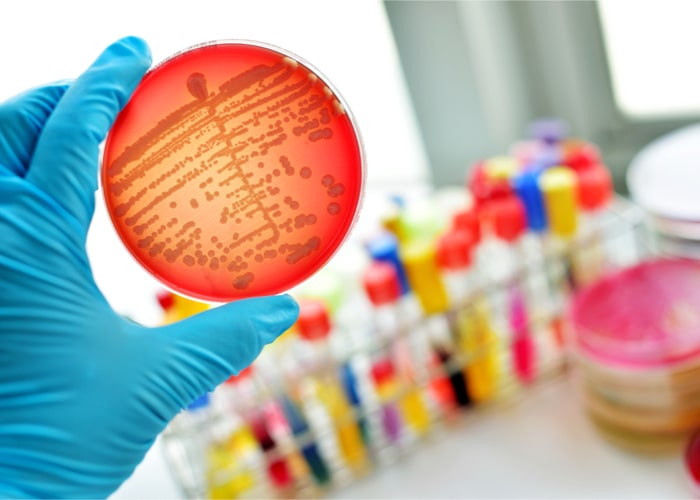
W szczególnych przypadkach kiedy CRP jest wysokie i lekarz wie, że ma do czynienia z silną infekcją bakteryjną – wykonuje się również badania mikrobiologiczne. Wówczas pobiera się tzw. wymaz (np. z gardła), który wysyła się w celu wykonania posiewu mikrobiologicznego. Następnie przeprowadza się tzw. identyfikację oraz antybiogram. Identyfikacja to badanie, które rozpoznaje konkretny szczep bakterii.
Antybiogram (lekowrażliwość) pozwala na określenie jaki antybiotyk oraz w jakim stężeniu zwalczy, zidentyfikowaną wcześniej infekcję bakteryjną. Minusem tych badań jest stosunkowo długi czas oczekiwania na wyniki, który trwa w szczególnych przypadkach nawet do 5 – 7 dni. W praktyce najczęściej stosuje się antybiotyk dużo wcześniej, taki który ma szerokie spectrum działania żeby nie doprowadzić do rozwoju infekcji.
Postępuj mądrze w przypadku antybiotyków!
Podsumowując, antybiotyk na przeziębienie nie ma żadnego zastosowania, podobnie jak w przypadku grypy. Wiele osób przetrzymuje antybiotyki z poprzednich kuracji, jest to zjawisko zwane „szafkowaniem leków”. Co, więcej – dzieli się nimi z bliskimi osobami w przypadku występowania różnych chorób i rozpoznawania ich „na własną rękę”, bez konsultacji lekarskich.
Wielu z nas stosuje antybiotyki w przypadku wystąpienia objawów przeziębienia myśląc, że nie zaszkodzi, a może pomóc. To poważny błąd, który prowadzi do osłabienia odporności oraz niebezpiecznego zjawiska, zwanego „lekooporność bakterii” przy jednoczesnym braku efektów leczenia.
Bibliografia:
[1] Rekomendacje postępowania w zakażeniach bakteryjnych ośrodkowego układu nerwowego, Ministwoa Zdrowia w ramach programu zdrowotnego pn.”Narodowy Program Ochrony Antybiotyków na lata 2011-2015”.
[2] Sapilak B. i wsp.: Ocena przydatności oznaczeń białka C-reaktywnego metodami półilościową i ilościową w diagnostyce infekcji górnych dróg oddechowych, Family Medicine & Primary Care Review 2012, 14, 3: 431–433.
[3] Huddy J. at all : Point-of-care C reactive protein for the diagnosis of lower respiratory tract infection in NHS primary care: a qualitative study of barriers and facilitators to adoption, BMJ Open 2016.
[4] Nga T T Do at all: Point-of-care C-reactive protein testing to reduce inappropriate use of antibiotics for non-severe acute respiratory infections in Vietnamese primary health care: a randomised controlled trial, Lancet Global Health 2016, 4,633–41.
[5] A. Muszyńska i wsp.: Przydatność szybkich testów CRP (NycoCard II® CRP) w codziennej pracy lekarza rodzinnego w aspekcie racjonalizacji wskazań do antybiotykoterapii w ostrych infekcjach, Family Medicine & Primary Care Review 2007, 9, 4: 998–1006.

 Poprzedni wpis
Poprzedni wpis Następny wpis
Następny wpis

